Sobre el producto
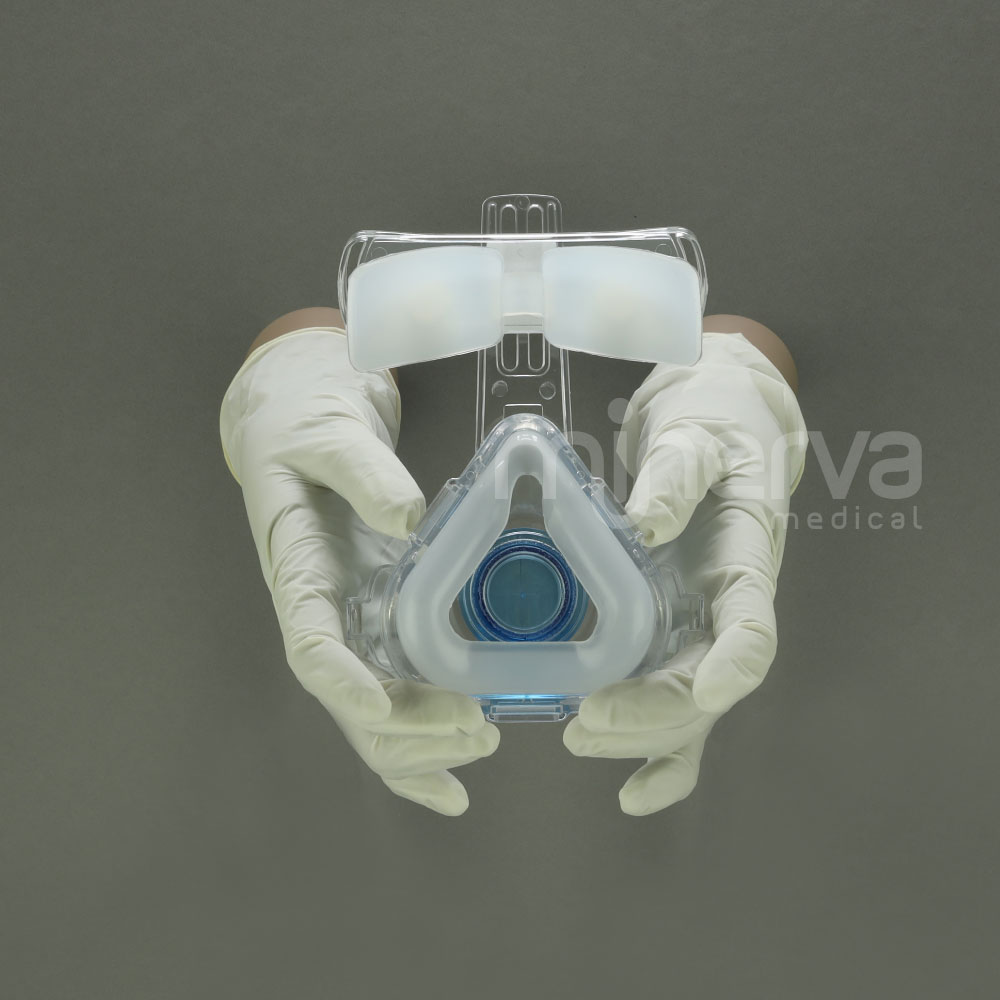
BiTrac® NIV Nasal hace posible la adaptación entre el paciente y el ventilador mecánico. La máscara se adapta con precisión a la nariz proporcionando el máximo confort y un sellado eficaz.
Es de gran importancia una correcta elección de la interfase buscando siempre que se adapte adecuadamente a la anatomía del paciente. Para ello, el paquete siempre tendrá un indicador de tamaño en su empaque. Así mismo, su adecuada elección puede evitar el desarrollo de complicaciones, tales como la aparición de lesiones cutáneas, irritación ocular, claustrofobia o fugas.ENTRANDO AL MUNDO DE LA VMNI
La ventilación mecánica no invasiva proporciona apoyo ventilatorio, mediante el uso de ventilación con presión positiva a través de una interfase paciente-ventilador, evitando en muchos casos la intubación orotraqueal.
La Ventilación No Invasiva reduce la disnea y el trabajo respiratorio del paciente mejorando así el volumen corriente, la distensibilidad pulmonar y el intercambio gaseoso.
En casos puntuales ha demostrado reducir la mortalidad y prevenir la intubación orotraqueal, como lo son la exacerbación aguda de la Enfermedad Pulmonar Obstructiva Crónica (EPOC) y el edema agudo pulmonar de origen cardiogénico.
Han transcurrido más de 4 décadas desde que la ventilación mecánica con presión positiva fue descrita por primera vez. Desde entonces se han logrado grandes avances en la comprensión de su uso.
Históricamente, en sus inicios, la presión positiva era aplicada buscando suplir la función respiratoria a través del Pulmón de Acero (Iron Lung); luego, durante los periodos de guerra se adaptaron las máscaras anti-gas para el uso en los pacientes críticos y vinieron así las máscaras y tiendas de oxígeno y equipos tales como el Baro-respirador y el Pneumobelt.
Es en 1951 cuando se debieron utilizar de manera masiva tanto las técnicas de presión negativa (pulmones de acero), como las técnicas de IPPV (presión positiva intermitente) y el uso de mascarillas, algunas de ellas usadas en aviación.
La alternativa se dio con la cámara de cabeza de Bauer (presión positiva continua), que G. A. Gregory adaptó para tratar el Síndrome de distress neonatal por medio de la respiración espontánea con presión positiva continua (CPAP), implementada también en adultos tras los estudios de J.M. Civetta desde 1972. A partir de los años 80 se desarrollaron nuevos y diversos generadores de CPAP, aplicándose a otros síndromes como el SAOS (síndrome de apnea del sueño). Más tarde aparecen nuevos generadores de presión positiva, capaces de suministrar dicha presión de manera no invasiva mediante un dispositivo intercalado entre la cara del paciente (interfase) y el equipo.
En 1987 se llega a lo que podemos llamar la ventilación mecánica no invasiva moderna. La descripción de Delaubier y Rideau de un paciente con enfermedad de Duchenne, ventilado eficazmente a través de una mascarilla nasal marcó el inicio de una nueva era en la historia de la ventilación mecánica no invasiva.
En el estudio realizado por Leger et al., publicado en 1994*, se muestra la primera serie de pacientes con VMNI tratados en el domicilio. Sus resultados mostraron el beneficio en términos de supervivencia que aportaba la VMNI a pacientes con enfermedades neuromusculares, cifoscoliosis y secuelas de tuberculosis y en menor medida, a pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y bronquiectasias.
Este artículo estableció los criterios de indicación para prescribir VMNI a domicilio que, aún hoy en día, siguen en gran medida vigentes.
El foco central de la utilización de la VMNI giró desde el enfermo crónico al enfermo agudo, del respirador volumétrico al respirador de doble nivel de presión, de la mascarilla nasal a otras interfases de mayor cobertura facial (oro nasal, total face, helmet) marcando de nuevo un hito histórico y estableciendo unas recomendaciones que han servido de guía para otras normativas y revisiones posteriores y nos lleva a lo que conocemos hoy en día como una excelente alternativa para el cuidado de los pacientes que requieren de ella.Nasal Intermittent Positive Pressure Ventilation: Long-term Follow-up in Patients With Severe Chronic Respiratory Insufficiency. ScienceDirect.
https://www.sciencedirect.com/science/article/abs/pii/S0012369215438279Bibliografía:
*1 Bolton, R. y Bleetman, A. (2008;25(4):190-194. doi:10.1136/emj.2007.049072). Non-invasive ventilation and continuous positive pressure ventilation in emergency departments: where are we now? Emerg Med J.
*2 Agarwal, R., Aggarwal, AN., Gupta, D. y Jindal, SK. (2005;81(960):637-643. doi:10.1136/pgmj.2004.031229). Non-invasive ventilation in acute cardiogenic pulmonary oedema. Postgrad Med J.
*3 Pladeck, T., Hader, C., Von Orde, A., Rasche, K. y Wiechmann, HW. (2007;58 Suppl 5(Pt 2):539-549). Non-invasive ventilation: comparison of effectiveness, safety, and management in acute heart failure syndromes and acute exacerbations of chronic obstructive pulmonary disease. J Physiol Pharmacol.1. Garpestad, E., Brennan, J. y Hill, NS. (2007; 132:711–20). Noninvasive ventilation for critical care. Chest.
2. Keenan, SP., Sinuff, T., Burns, KE., Muscedere, J., Kutsogiannis, J. y Mehta, S. et al. (CMAJ. 2011 22; 183:195–214). Canadian Critical Care
Trials Group/Canadian Critical Care Society Noninvasive Ventilation Guidelines Group. Clinical practice guidelines for the use of noninvasive positive-pressure ventilation and noninvasive continuous positive airway pressure in the acute care setting.
3. Publicado por Elsevier España, S.L. (2012). SEPAR. Todos los derechos reservados.
4. Pozuelo-Reina, Á. A., & amp. y Redondo-Calvo, F. J. (2017). Avances en la historia de la VMNI. Período de Entreguerras (1919-1939). Revista americana de medicina respiratoria, 17(3), 255-264.
5. Lobato, S. D., & amp. y Alises, S. M. (2013). La ventilación mecánica no invasiva moderna cumple 25 años. Archivos de Bronconeumología, 49(11), 475-479.